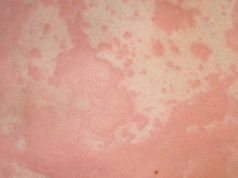
Под пищевой аллергией понимают состояние повышенной чувствительности к пищевым продуктам, клинически проявляющееся развитием аллергических реакций.
Частота встречаемости пищевой аллергии у взрослых составляет 1-3%, у детей – 1-15%. Более высокая частота ее у детей объясняется несовершенством ферментативной системы и повышенной проницаемостью для пищи кишечного барьера, облегчающего переход малоизмененных или нативных белков через кишечную стенку. У взрослых, как правило, эта патология в изолированном виде бывает редко, обычно она является проявлением поливалентной аллергии. У больных с заболеваниями ЖКТ, печени и поджелудочной железы пищевая аллергия встречается намного чаще (5-50%, Ногаллер А., 1983), чем у лиц без этой патологии. Нередко под маской пищевой аллергии протекают заболевания ЖКТ, приобретенные энзимопатии, глистные инвазии, психические заболевания.
Пищевая аллергия способна развиваться практически на любой пищевой продукт. Среди пищевых продуктов наибольшей аллергизирующей способностью обладают молоко, рыба и рыбные продукты, яйца, мясо животных и птиц, пищевые злаки, бобовые, орехи, овощи, фрукты. Сенсибилизация к пищевым продуктам обычно развивается при пероральном их попадании в организм. Известны также ингаляционный и контактный способы сенсибилизации организма пищевыми продуктами. Ингаляционный и контактный способы аллергизации наблюдаются у пекарей, мельников, при контакте с рыбой (чешуей) и у других лиц, связанных с производством пищевых продуктов.
К факторам, способствующим сенсибилизации организма и развитию пищевой аллергии, относятся острые и хронические воспалительные заболевания пищеварительной системы, энзимопатии, сопровождающиеся нарушением процессов переваривания пищи и ее всасывания, нарушение нормального функционирования иммунной системы кишечного тракта (в частности, дефицит секреторного IgA). При дефиците IgA повышается вероятность проникновения аллергенов в кровоток и сенсибилизации ими организма. Важное место в формировании пищевой аллергии имеет генетическая предрасположенность к гипериммунным реакциям.
У детей формированию пищевой аллергии способствуют нарушение питания матери во время беременности и кормления (повышенное употребление продуктов с сильными аллергизирующими свойствами: рыба, яйца, орехи, молоко и др.), ранний перевод ребенка на искусственное питание, дисбактериоз кишечника.
При нормальной работе желудочно-кишечного тракта, печени и поджелудочной железы сенсибилизация к пищевым продуктам, поступающим энтеральным путем, как правило, не развивается. В норме пищевые продукты, расщепляются до соединений, не обладающих сенсибилизирующими свойствами, а кишечная стенка не пропускает нерасщепленные продукты в кровоток.
Пищевая аллергия может протекать по механизмам гиперчувствительности немедленного и замедленного типа. Наиболее часто в основе пищевой аллергии лежат реакции гиперчувствительности I типа, опосредуемые антителами IgE и IgG4. Следует помнить, что наряду с истинной аллергией на пищевые продукты могут развиваться псевдоаллергические реакции, которые имеют подобные клинические проявления. В основе развития ложной пищевой аллергии лежит выделение из тучных клеток тех же медиаторов, что и при истинной пищевой аллергии – гистамина, лейкотриенов, простагландинов и других. Полагают, что индукторами их выделения при ложной пищевой аллергии являются гистаминолибераторы, содержащиеся в больших количествах в некоторых продуктах. Например, гистаминолибераторами богаты земляника, рыба, сырая капуста, редис и другие продукты. Также развитие ложной пищевой аллергии может наблюдаться при употреблении продуктов, богатых гистамином и тирамином. Развитию псевдоаллергических реакций на пищевые продукты способствуют заболевания ЖКТ, при которых снижается секреция мукопротеинов, участвующих в инактивации гистамина в кишечнике. При некоторых заболеваниях печени наблюдается снижение образования моноаминооксидазы, что способствует повышению уровня гистамина в крови.
Нередко причиной развития псевдоаллергических реакций на пищевые продукты является не сам продукт, а химические добавки, вносимые в него для улучшения вкуса, запаха, цвета, удлинения срока хранения. В пищевые продукты часто добавляют красители, эмульгаторы, ферменты, загустители, консерванты, которые способны либо прямо индуцировать выделение из тучных клеток гистамина и других биологически активных веществ, либо индуцировать продукцию этих веществ через активацию системы комплемента по альтернативному пути, путем нарушения метаболизма арахидоновой кислоты (основного источника простагландинов и лейкотриенов), ингибиции ферментативной активности моноаминооксидазы, являющейся естественным ингибитором гистамина в крови и тканях.
Следует заметить, что ложная пищевая аллергия является отдельным видом пищевой непереносимости. Непереносимость пищи может также быть результатом дефицита пищеварительных ферментов, а также носить психогенный характер. Так, непереносимость коровьего молока часто связана с дефицитом лактазы, разлагающей молочный сахар – лактозу. Скопление лактозы в кишечнике приводит к повышению осмотического давления и накоплению жидкости. При этом повышается ферментативная активность кишечных бактерий. Клинически заболевание проявляется вздутием живота и обильным водянистым поносом после употребления молока. Одной из причин преходящей недостаточности лактазы могут быть вирусные поражения желудочно-кишечного тракта. Нередко причиной непереносимости продуктов из пшеницы, риса и других злаков является дефицит ферментов, необходимых для ферментации и всасывания глютена- белка зерновых культур.
При психогенном типе пищевой непереносимости жалобы больных чрезвычайно разнообразны. Обычно это резкая общая слабость, чувство озноба, головокружение, сердцебиение, головная боль, тошнота, рвота. Такие больные нуждаются в лечении у психиатра.