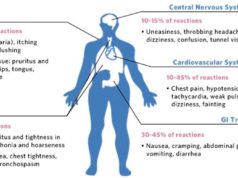
Как правило, постановка диагноза не представляет трудностей на основании характерной клинической картины и данных аллергологического анамнеза, если его собрать позволяет состояние больного. Проводят дифференциальную диагностику анафилактического шока с теми заболеваниями, которые по клинике могут напоминать один из его вариантов: инфаркт миокарда, кишечная непроходимость, перфоративная язва желудка или 12-перстной кишки, эмболия легочной артерии, кровоизлияния в мозг. В отличие от АШ, главными диагностическими критериями при указанных заболеваниях является неотягощенный аллергологический анамнез.
Что касается дифференциальной диагностики истинного и псевдоаллергического (анафилактоидного) анафилактического шока , то ее проводят преимущественно у больных лекарственной аллергией в анамнезе с целью предупреждения анафилактического шока в дальнейшем. В случае нетипичного аллергологического анамнеза, а также когда больной, перенесший шок, указывает на патологию нервной и эндокринной систем, повышенную раздражительность и эмоциональность, «боязнь» употребления почти всех медикаментов, вопрос решается в пользу псевдоаллергического шока. При псевдоаллергическом шоке не удается установить наличие периода сенсибилизации, повторных реакций при применении сходных в химическом или антигенном отношении препаратов. Продолжительность этого шока обычно кратковременна, а результаты специфических иммунологических тестов отрицательны.
При типичном аллергологическом анамнезе, когда имеется прямая связь с попаданием аллергена в организм, предпочтение отдают анафилактическому шоку. В пользу анафилактического шока на медикаменты, как наиболее частую причину его развития, свидетельствуют следующие моменты:
– Больной ранее получал лекарственный препарат, подозреваемый в развитии аллергического состояния (кроме тех случаев, когда он не знает о наступившей сенсибилизации, например, пенициллином, который может содержаться в молоке коров, леченных этим препаратом);
– Аллергическая реакция не зависит от дозы лекарственного препарата и может возникнуть при его введении в дозе, значительно ниже терапевтической;
– После отмены «виновного» препарата клинические проявления шока подвергаются обратному развитию;
– Анафилактический шок чаще всего возникает у больных с аллергическими заболеваниями в настоящем или страдавших ими в прошлом, а также имеющих кровных родственников, страдающих этими заболеваниями;
– Причиной сенсибилизации может быть профессиональный контакт с лекарственными средствами на фармацевтических заводах, в лабораториях, аптеках, ветеринарных учреждениях и т. д.;
– Сенсибилизация к несинтетическим антибиотикам может развиться у больных с грибковыми заболеваниями кожи и ногтей (у таких больных не исключается анафилактический шок на первую в жизни инъекцию пенициллина).
В острый период диагноз анафилактический шок можно подтвердить изучением в крови больного уровня гистамина, триптазы, ИЛ-5, специфических IgEи IgG –антител.
Бета-триптаза – протеаза, содержащаяся в секреторных гранулах тучных клеток. В норме бета-триптаза в крови не определяется. Появление ее в крови происходит при дегрануляции клеток. Чем мощнее аллергическая реакция, тем больше выделяется медиаторов, тем выше уровень бета-триптазы в крови. Уровень триптазы в крови при развитии аллергической реакции достигает пика через 1-2 часа после появления первых симптомов. Повышенное ее содержание может, как правило, выявляться в течение 12 часов после развития анафилактического шока . Следует заметить, что повышенный уровень триптазы определяется также при некоторых анафилактоидных реакциях. Содержание триптазы в крови может быть отличительным критерием анафилактического шока от подобных состояний, сопровождающихся гемодинамическими нарушениями (кардиогенный шок, нейрокардиогенный обморок и др.).