Заболевание развивается в результате аутоиммунной деструкции инсулинпродуцирующих клеток поджелудочной железы. Основным повреждающим фактором выступают Т-цитотоксические лимфоциты. Кроме этих клеток активную роль в развитии инсулита играют макрофаги, которые являются мощным источником провоспалительных цитокинов (ИЛ-1, ФНО?, МФН) и протеолитических ферментов. Воздействие цитотоксических факторов, продуцируемых Т-клетками и макрофагами, на ?-клетки поджелудочной железы приводит к деструкции островков Лангерганса. Аутоантитела, вырабатываемые к инсулинпродуцирующим клеткам через активацию системы комплемента и АЗКЦ, также приводят к деструкции инсулиновых островков. При достижении критического уровня содержания ?-клеток в поджелудочной железе (менее 10%) появляются клинические симптомы диабета. Их манифистация связана с дефицитом инсулина в организме и нарушением вследствие этого всех видов обмена веществ и, в первую очередь, углеводного. Нарушение обменных процессов, в свою очередь, приводит к накоплению токсических продуктов и отравлению ими организма. Прогрессирование болезни или ее регресс определяется балансом между процессами разрушения инсулинпродуцирующих клеток и их восстановления.
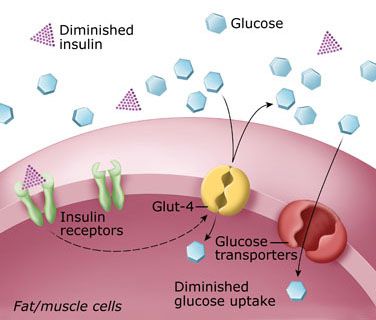
Больные сахарным диабетом предъявляют жалобы на сухость во рту, жажду, обильное мочеиспускание, повышенный аппетит или его снижение, слабость, похудание, зуд кожи, нарушение сна и снижение работоспособности. Нередко диабет протекает бессимптомно и случайно выявляется при диспансеризации в связи с появлением глюкозурии. При сахарном диабете наблюдаются нарушения метаболизма и функции практически всех органов и систем. Особенно выраженные изменения касаются сердечно-сосудистой (микро- и макроангиопатии) и опорно-двигательной систем (обменные артриты, остеопороз костей конечностей, позвонков), почек, нервной системы (полиневриты, невралгии). Поражение сосудов головного мозга способно привести к нарушению мозгового кровообращения, тромбозу сосудов, очаговым и диффузным кровоизлияниям, апоплексической коме и смерти больных. Часто наблюдаются инфекционные поражения различных органов и тканей.
У больных сахарным диабетом выявляются расстройства как клеточного, так и гуморального иммунитета. У большой части в периферической крови определяется сниженное содержание Т-лимфоцитов, Т-хелперов, на фоне повышенного содержания Т-активных клеток (CD25+, HLA-DR+), повышения концентрации гамма-интерферона. В поджелудочной железе наблюдается интенсивная инфильтрация островков Лангерганса лимфоцитами. Гистологическое исследование поджелудочной железы лиц, умерших вскоре после установления диагноза диабет, показало, что в пораженных островках происходит прогрессирующее разрушение ?-клеток и их последующий фиброз и атрофия. С помощью моноклональных антител установлено, что инфильтрующие островки лимфоциты относятся к субпопуляции Т-киллеров (CD8+-клеток) и НК-клеток. У этих больных также обнаруживаются антитела к антигенам ?-клеток поджелудочной железы. Они определяются в 85-90% случаев у вновь выявленных больных, если с момента постановки диагноза прошло не более 4 недель, в 50% случаев у больных с длительностью заболевания (постановки диагноза) более 1 месяца; у больных с давностью сахарного диабета более 1 года – в 10-20% случаев. Продуцируемые аутоантитела проявляют специфичность к компонентам цитоплазмы ?-клеток, белку с м.м. 64 кD плазматической мембраны и инсулину. Последний вид антител выявляется практически у всех больных, получающих инъекции инсулина. Как правило, аутоантитела относятся к классу IgG, реже IgМ и IgЕ.
Часто у больных с сахарным диабетом I типа развиваются полиэндокринопатии. Наблюдаются ассоциации диабета с диффузнным токсическим зобом, тиреоидитом Хашимото, идиопатическим гипокортицизмом, гипопаратиреозом. Антитела в сыворотке больных сахарным диабетом против щитовидной железы выявляются в 3-4 раза чаще, чем у детей без данной патологии. Установлена тесная связь между антигенами гистосовместимости (HLA) и инсулин-зависимым сахарным диабетом. Показано, что наличие одних гаплотипов способствует развитию диабета (например, HLA-В8), других – препятствует. У 95% больных сахарным диабетом выявляются антигены HLA-DR3 и/или HLA-DR4. Редко встречается диабет у лиц с HLA-DR2. Такое осложнение диабета, как ретинопатия, чаще встречается у больных с HLA-B15 и HLA-В8. Самый высокий титр антител к инсулину выявляется у лиц с HLA-В15, а генотип HLA-B7 – предотвращает их накопление.
В последние годы большое внимание отводится значению вирусной инфекции в развитии сахарного диабета у детей. Впервые предположение о этиологической роли вирусов в возникновении этого заболевания было высказано в 1964 году, когда были описаны четыре случая развития сахарного диабета после перенесенного эпидемического паротита. В 1971 году было сообщено о развитии сахарного диабета у детей с врожденной коревой инфекцией на втором году жизни. Позже была доказана связь развития диабета с цитомегаловирусом. Все эти данные указывают, что пусковым механизмом аутоиммунизации организма могут быть различного вида инфекции.
Диагноз – сахарный диабет I типа ставится на основании клинических симптомов заболевания и данных лабораторных исследований: натощак ?6,1 ммоль сахара в крови, при нагрузке глюкозой через 2 часа – 11,1 ммоль.
При любой степени тяжести сахарного диабета терапия направлена на нормализацию уровня гликемии в течение суток, устранение глюкозурии, нормализацию уровня липидов в крови.
Лечение сахарного диабета проводят путем введения подобранных доз инсулина, назначения специальной диеты и пероральных сахароснижающих препаратов.
У некоторых больных при лечении инсулином возникают следующего рода осложнения: гипогликемия, липодистрофия, аллергические реакции, инсулинорезистентность. Аллергические реакции могут проявляться в виде местных и генерализованных форм, как немедленного, так и замедленного типа. Нередко сначала наблюдаются местные аллергические реакции ГЗТ, на фоне которых затем развиваются реакции немедленного типа, а также возможен переход к генерализованным реакциям. Очень часто клинические признаки аллергии исчезают самопроизвольно, несмотря на продолжающуюся терапию инсулином, и, как правило, в таких ситуациях нарастают признаки развития резистентности к препарату. Лечение аллергических явлений включает назначение антигистаминных препаратов, замену используемого инсулина на более очищенный препарат и проведение специфической десенсибилизации (начиная с дозы инсулина 1/100 ЕД).
Особую медицинскую проблему составляет резистентность к инсулину. Поджелудочная железа здорового человека вырабатывает в сутки 30-50 ЕД эндогенного инсулина. В начальный период заболевания сахарным диабетом потребность в инсулине, как правило, составляет 7-20 ЕД. У длительно болеющих лиц такая потребность может составлять 200 ЕД экзогенного инсулина в сутки. В этом случае говорят об истинной резистентности к инсулину. Описаны случаи, когда суточная потребность инсулина равнялась 10000 ЕД. В специальных иследованиях показано, что за развитие резистентности ответственны циркулирующие антитела к инсулину, представленные обычным классом IgG. Для их определения используют радиоиммуноэлектрофорез и ИФА. Иммунологическая коррекция инсулиновой резистентности приводится путем назначения кортикостероидов ( с учетом их побочных эффектов при сахарном диабете) в течение 2 недель по 50 мг ежедневно или назначения иммуносупрессоров. Профилактика развития резистентности заключается в избегании перерывов в приеме инсулина, которые могут привести к стимуляции антителообразования (бустерэффект).
Эффективные схемы лечения сахарного диабета до настоящего времени не разработаны. В идеале они должны быть направлены как на подавление аутоиммунного процесса, так и на коррекцию иммунных расстройств, наблюдаемых при этом заболевании. Описаны случаи терапевтического эффекта применения циклофосфамида и антитимоцитарной сыворотки. Применение циклоспорина А (иммунодепрессанта, способного подавлять дифференцировку и пролиферацию Т-тимоцитов) сразу после установления диагноза позволяло в 50% случаев нормализовать углеводный обмен и в 30% случаев добиться частичных ремиссий.
В последние годы активно ведется изучение теоретических и практических аспектов трансплантации ?-клеток с реконструктивной целью при сахарном диабете.