Диагностика пищевой аллергии основывается на аллергологическом, пищевом и фармакологическом анамнезе, клинических проявлениях, данных клинико-лабораторных исследований. Диагностика пищевой аллергии включает: доказательства связи развития аллергической реакции и клинических проявлений с приемом пищевых продуктов, дифференциации от других возможных причин реакции на пищу, идентификации иммунных механизмов реакции.
В процессе сбора пищевого анамнеза обращают внимание на сроки, в которые развивается реакция на пищу, характер клинических симптомов, длительность реакции, требовалось ли назначение медикаментов для подавления симптомов реакции, развиваются ли клинические симптомы после удаления «виновного» продукта из пищевого рациона, принимал ли больной этот продукт ранее и как его переносил. Следует учитывать, что непереносимость пищевых продуктов может быть связана с неиммунными механизмами.
В пользу пищевой аллергии свидетельствуют:
– наличие в семье или у самого больного заболеваний из группы атопий;
– обострение симптомов через некоторое время после еды;
– характерные сочетания синдромов (желудочно-кишечных и кожных);
– обострение симптомов после приема алкогольных напитков, которые усиливают всасывание одновременно принятой пищи;
– торпидность течения и недостаточный эффект обычных методов лечения;
– аллергические реакции на вирусные вакцины, культуры которых выращиваются на куриных эмбрионах (аллергия к яйцу).
Сбор анамнеза предполагает выявить не только аллергические заболевания, но и сопутствующие соматические болезни, поскольку они оказывают существенное влияние на формирование, течение и прогноз аллергии.
При анализе аллергического анамнеза следует учитывать:
1) аллергогенность вещества может значительно меняться в процессе приготовления пищи (снижаться при варке); сырые продукты обычно переносятся хуже, чем вареные. Пряности и алкоголь могут способствовать проявлениям аллергии;
2) очень часто в основе аллергии к продуктам питания лежит недостаточность пищеварения, по мере нормализации которого может существенно меняться степень аллергических реакций;
3) между пыльцой растений и отдельными плодами, семенами, корнеплодами существует антигенный перекрест (больные с аллергией к пыльце орешника не переносят орехи, к пыльце подсолнечника – семена подсолнечника, к пыльце полыни – напитка, содержащего экстракты полыни – вермут, бальзамы).
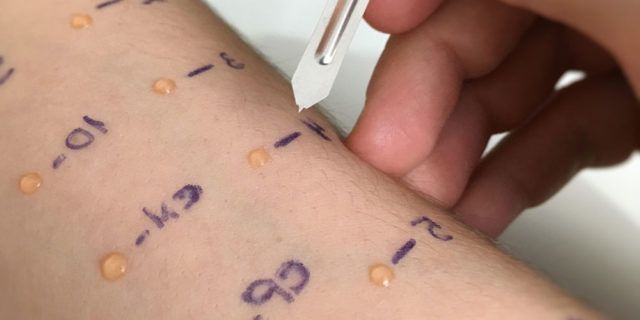
Клинико-лабораторные исследования в диагностике пищевой аллергии имеют ограниченную ценность. Вместе с тем, кожные тесты с пищевыми аллергенами следует обязательно включать в план обследования больных. В большинстве случаев они подтверждают диагноз при пищевой аллергии, при развитии ее по гиперчувствительности I типа. При этом следует помнить, что возможны ложноположительные и ложноотрицательные реакции.
Ложноотрицательные реакции при явной пищевой аллергии могут быть в результате того, что в качестве аллергена выступает не нативный продукт, а фрагменты его ферментативной обработки в кишечнике. Нестабильность пищевых аллергенов в экстрактах также может приводить к ложноотрицательным реакциям. Наиболее частыми причинами ложноположительных кожных реакций при отсутствии пищевой аллергии являются повышенная реактивность кожи к механическому раздражению, повышенная чувствительность организма к консервантам. Обычно умеренно выраженным кожным реакциям на пищу при отсутствии убедительных клинических проявлений не придают значения.
Более достоверным методом диагностики пищевой аллергии являются провокационные тесты. Больным, перенесшим шоковые реакции на пищу, эти тесты проводить не рекомендуется. Если анамнез больного не отягощен, может быть рекомендован оральный или подъязычный провокационные тесты.
За 2 недели до проведения провокационного теста больным назначают элиминационную диету, исключающую предполагаемый аллерген.
Оральный провокационный тест проводится утром, натощак, на фоне хорошего состояния здоровья. В качестве испытуемых аллергенов обычно используют высушенные продукты (порошки). Считается, что 8 г порошка соответствует 100г пищевого продукта. Предполагаемый пищевой аллерген, заключенный в желатиновые капсулы (8 мг) дают проглотить больному и в течение 24 часов оценивают его реакции: субъективные ощущения, состояние кожных покровов и слизистых оболочек, внешнее дыхание, пульс, АД, функцию ЖКТ. Если в течение срока наблюдения у больного не развиваются симптомы аллергии, то через сутки тест повторяют с дозой аллергена 20 мг. При отрицательном результате дозу снова увеличивают в 2-4 раза, доводя ее до максимума – 8000 мг. Если последняя доза переносится хорошо, считают, что переносимость соответствующего продукта хорошая. Наиболее информативным прогностическим тестом для выявления пищевой аллергии считают двойной слепой провокационный тест с использованием плацебо. Его проводят, как описано выше. В качестве плацебо приготавливают точно такие же капсулы, заполненные глюкозой.
Провокационный подъязычный тест с пищевыми продуктами менее опасен, чем оральный. Испытуемый продукт в количестве нескольких капель или маленького кусочка помещают под язык. Через 10-15 минут, 1 час, 6 часов учитывают реакцию слизистой рта на продукт (отек, зуд, покраснение, обострение основного заболевания). Тест пригоден для диагностики аллергии, обусловленной немедленными иммунными реакциями.
Для диагностики пищевой аллергии применяют также элиминационные тесты. На начальном этапе больному рекомендуется ведение пищевого дневника. Схема ведения пищевого дневника представлена в Приложении. На втором этапе на основе анализа дневника составляют элиминационную диету, которая исключает подозреваемые продукты. Если при соблюдении рекомендуемой диеты у больного не развиваются аллергические реакции, считают, что аллерген определен верно. Обычно, первоначально исключают из рациона питания молоко и молочные продукты (на 1-2 недели), затем яйца, мясо и т.д. Если применение элиминационной диеты не достигает цели, больному рекомендуют диагностическое голодание сроком на 3-4 дня, во время которого больному разрешается пить только минеральную воду. Если в период голодания наступает полная или частичная ремиссия, можно считать, что заболевание связано с пищей.
Следует заметить, что все приведенные тесты позволяют заключить о переносимости или непереносимости того или иного продукта, но они не позволяют идентифицировать механизмы пищевой непереносимости, дифференцировать истинную аллергию от псевдоаллергических реакций. О иммунном механизме непереносимости пищи (пищевой аллергии) могут свидетельствовать повышенное содержание в сыворотке больного общего IgE и наличие в ней специфических IgE.
Дифференциально-диагностические признаки истинных аллергических и псевдоаллергических реакций на пищу суммированы в таблице.
Дифференциально-диагностические признаки истинных аллергических и псевдоаллергических реакций на пищу
| Признак | Истинно аллергические реакции | Псевдоаллергические реакции |
| Атопические заболевания
в семье |
Часто | Редко |
| Атопические заболевания у самого больного | Часто | Редко |
| Начало заболевания | Обычно в детстве | Чаще у взрослых
после 40 лет |
| Сопутствующие заболевания системы пищеварения | Нередко | Почти всегда |
| Эозинофилия крови | Часто высокая | Умеренная |
| Эозинофилы в слизи фекалий | Могут быть в
значительном количестве |
Обычно единичные |
| Кожные тесты с экстрактами пищевых продуктов | Положительные по немедленному типу | Отрицательные |
| Суммарный IgЕ в сыворотке | Повышен | В пределах нормы |
| Специфические IgЕ | Выявляются | Отсутствуют |